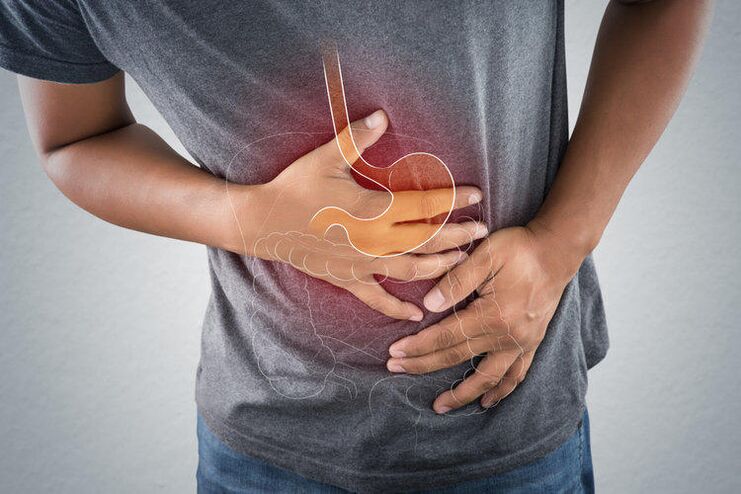
Гастритът е остро заболяване на стомаха, основният орган на храносмилането. Много хора са запознати с това заболяване от първа ръка. Лекарите казват, че това заболяване изисква сериозен подход към лечението и промяна в целия начин на живот на пациента. На първо място, диетата на пациента трябва да се промени.
Какво е гастрит
Вероятно много хора знаят, че човешкият стомах е покрит с лигавица, която произвежда вещества, необходими за разграждането на храната, влизаща в стомаха. Тези вещества се наричат стомашен сок. Стомашният сок започва да се произвежда в момента, когато човек започва да извършва процеса на хранене. Основният компонент на стомашния сок е солната киселина. По този начин вътре в стомаха има кисела среда, която може да повлияе неблагоприятно на тъканите на самия стомах, което води до ерозия на стомашната лигавица и частична загуба на нейните функции. Броят на жлезите, покриващи лигавицата, е намален, те се заменят с фиброзна тъкан. Процесът на регенерация на епителните тъкани е нарушен.
Може да има и други причини за патологични явления в стомашната лигавица. Този процес се нарича гастрит.
Симптоми
В повечето случаи симптомите на заболяването са свързани с нарушение на процеса на храносмилане на храната в стомаха, както и дискомфорт, свързан със стомашно-чревния тракт. Това са гадене, липса на апетит, коремна болка, предимно в епигастралната област, оригване, киселини, неприятен вкус в устата, диария или запек, периодично повръщане, чувство за тежест в корема и метеоризъм. При остър гастрит може да се наблюдава кървене от стомаха, повръщане на кръв. Въпреки това, в ранните етапи гастритът обикновено протича безсимптомно или е придружен само от незначителни симптоми, на които много пациенти не обръщат внимание. Това е особено вярно за хроничния гастрит на тялото на стомаха, при който основният симптом е тежест в корема по време на хранене или малко след процеса на хранене.
Също така при гастрит не са изключени системни симптоми и симптоми, свързани с други органи, като аритмии, болка в областта на сърцето, треска и налягане, обща слабост и сънливост. Разбира се, подобни симптоми могат да бъдат не само при гастрит, но и при други заболявания на стомашно-чревния тракт - пептична язва, езофагит, дуоденит, дискинезия на жлъчния мехур. Ето защо не трябва да се самодиагностицирате и да се самолекувате. Необходимо е да се подложи на преглед и да се получи мнение от специалист, което да потвърди наличието на гастрит при пациента. В крайна сметка различните видове заболявания, свързани с храносмилането, често изискват напълно различни подходи.
За да се установи наличието на заболяване, не е достатъчно само да се анализират симптомите – болки в стомаха, диспепсия и т. н. Необходимо е да се подложи на поредица от диагностични изследвания - ендоскопия, биопсия от различни стомашни секции, кръвни изследвания - общи и биохимични, фекален анализ. Също така е необходимо да се определи наличието на бактерии Helicobacter pylori в стомаха, степента на киселинност на стомашния сок. Ултразвук на черния дроб, панкреаса, жлъчния мехур се извършва за откриване на съпътстващи заболявания на стомашно-чревния тракт. След определяне на степента на увреждане на лигавицата, гастроентерологът изготвя стратегия за лечение на заболяването.
Разновидности на заболяването
Изисква също специфичен подход и самия гастрит. В крайна сметка, при това заболяване могат да се наблюдават различни видове лезии на стомашно-чревната лигавица, а заболяването може да бъде причинено и от различни причини.
Според етиологията гастритът се разделя на:
- автоимунен,
- бактериален,
- химически и медицински.
Автоимунният гастрит възниква в резултат на неизправност на имунната система, когато нейните клетки атакуват тъканите на собственото си тяло, включително лигавицата на храносмилателните органи.
Най-честият обаче е бактериалният гастрит. Преди половин век се смяташе, че основната причина за заболяването е неправилното хранене, яденето на вредни храни и нервният стрес. Въпреки това, въпреки че тези фактори и преди всичко храненето играят важна роля, те не са решаващи. Прекият виновник в повечето случаи на гастрит и пептична язва е бактерията Helicobacter pylori, която живее в стомаха, на повърхността на неговата лигавица. Тази бактерия при определени условия може да стане патогенна и да доведе до увреждане на лигавицата, намаляване на нивото на киселинност на стомашния сок. Самото присъствие на бактерия обаче не означава, че човек непременно ще развие болестта. Въпреки това, бактериалният тип на заболяването представлява приблизително 90% от всички случаи.
Третата форма на заболяването е химическа. Може да бъде причинено от увреждане на лигавицата:
- агресивни химикали (например киселини или основи);
- жлъчни киселини, идващи от дванадесетопръстника (тази форма на заболяването се нарича рефлуксен гастрит);
- лекарства (НСПВС, салицилати, антибиотици).
Често има смесени форми, при които има комбинация от неблагоприятни фактори.
Други относително редки форми:
- еозинофилен,
- лимфоцитен,
- грануломатозен,
- радиация,
- резекция.
Следните фактори също влияят върху развитието на заболяването:
- недохранване,
- алкохолизъм,
- пушене,
- паразитни инвазии,
- стрес,
- метаболитни нарушения,
- бери-бери,
- генетична предразположеност,
- механично въздействие на други органи върху стомаха,
- ендокринни нарушения.
Също така, заболяването може да има две форми, в зависимост от киселинността на стомашния сок. При единия секреторната функция на лигавицата е намалена, а при другия е повишена или е нормална. Съответно, стомашният сок може да има ниска или висока киселинност. Специален вид на първия вид заболяване е атрофичното. Най-често атрофичният тип на заболяването се проявява в напреднала възраст. Заболяването, придружено от висока киселинност, обикновено засяга пациенти на средна възраст.
Има също остри и хронични форми на заболяването. Острата форма обикновено се развива на фона на прием на токсични вещества, някои лекарства, тежки системни заболявания на тялото, метаболитни нарушения.
В зависимост от степента на увреждане на лигавицата, острата форма на заболяването се разделя на:
- катарален
- фибринозен,
- корозивен,
- флегмонен.
Ако патологичният процес се е разпространил по цялата повърхност на лигавицата, тогава говорят за пангастрит. Въпреки това, възпалението обикновено се наблюдава само в определена област на лигавицата (фундален или антрален тип заболяване).
Ако не се лекува, болестта обикновено прогресира. Има затруднения в процеса на хранене, може да се появи язвена болест или злокачествени тумори.
Лечение
Лечението на заболяването е многостранно. Той включва както фармакологични, така и нефармакологични методи. Ако заболяването е причинено от бактериална инфекция, тогава могат да бъдат предписани антибиотици за борба с Helicobacter pylori. Най-често използваните антибактериални лекарства обикновено се комбинират един с друг и с други видове лекарства.
Следните видове лекарства също са ефективни при гастрит:
- блокери на хистаминовите рецептори,
- инхибитори на протонната помпа,
- антиациди,
- обвиващи агенти.
Може да се предписва при гастрит и витамини. На първо място, това е витамин U и витамин B5 (пантотенова киселина). Тези витамини намаляват концентрацията на солна киселина в стомашния сок, ускоряват регенерацията на тъканите на лигавицата, имат аналгетичен ефект и стимулират чревната подвижност.
В повечето случаи тези лекарства се предписват при гастрит с висока киселинност. Тяхната цел е да намалят концентрацията на солна киселина в стомашния сок, което ви позволява да спрете процеса на разграждане на лигавицата. За намаляване на болката и спазмите се предписват спазмолитици и антихолинергици, за премахване на токсини - ентеросорбенти, за борба с повръщането - прокинетици.
Хранене при гастрит
Въпреки това, лекарствата сами по себе си не могат да излекуват болестта. От голямо значение при лечението на заболяването е храненето на пациента. При някои видове заболявания диетата играе решаваща роля в лечението на заболяването.
Преди да се пристъпи към описанието на диетите, трябва да се отбележи, че е важно не само какво яде човек, но и как консумира храната. При повечето видове заболяване е показано частично хранене - 5-6 пъти на ден. В този случай интервалът между храненията трябва да бъде 3-4 ч. Желателно е да се храните всеки ден по едно и също време. Не можете да ядете суха храна, през деня трябва да консумирате голямо количество чиста вода (с изключение на напитки и течни ястия). Също така, не хапвайте на бягане, набързо. Храната трябва да се дъвче старателно. Важно е да запомните, че закуската трябва да е пълна, а не да се състои от една чаша кафе или чай. От друга страна, не можете да ядете много през нощта, интервалът между вечерните хранения и съня трябва да бъде най-малко 3 часа.
Температурата на приетата храна също е важна. Не трябва да е нито прекалено горещо, нито прекалено студено. Най-добре е да приемате храна при стайна температура (+ 30-40 ° C).
Не яжте храни, които са били съхранявани дълго време или с изтекъл срок на годност. Яденето на остаряла храна може да влоши хода на заболяването. Нетрайните храни трябва да се съхраняват в хладилник, но не повече от 2 дни.
Диета при болест
Има различни видове диети. Някои от тях са предназначени за остри форми на заболяването, други за хронични. Има диети за форма на заболяването с повишена киселинност и има диети за форма на заболяването, при която производството на киселина е намалено. Въпреки това, за всички тези заболявания има списък с храни, които трябва да се избягват. В повечето случаи това са продукти, които дразнят лигавицата и се усвояват лошо. Този списък включва:
- люти подправки, подправки;
- гъби и гъбени бульони;
- консервирани храни;
- пушени меса;
- маринати;
- силен чай и кафе;
- алкохол;
- газирани напитки, квас;
- пържени храни, особено на скара;
- сладолед;
- шоколад;
- продукти за бързо хранене;
- многокомпонентни ястия, приготвени от няколко продукта.
Трябва също така драстично да ограничите приема на сол. По-добре е да го изключите напълно от диетата, тъй като има достатъчно натриеви йони в животинските продукти - месо, риба и мляко, както и в хлебни изделия.
В същото време диетата трябва да бъде балансирана, да съдържа достатъчно количество въглехидрати, протеини и мазнини, растителни и животински фибри, както и витамини и микроелементи. Храненето за гастрит най-вероятно не е подходящо за тези, които искат да отслабнат, тъй като диетата на пациент с гастрит трябва да бъде нормално количество калории, а не намалено, както при диетите за отслабване.
Супи
При повечето видове заболявания се препоръчват слаби зеленчукови супи с малки добавки от фиде и ориз, като картофени или моркови супи. Забранени са силни зеленчукови и месни супи, борш, окрошка, гъбени супи и бульони. Препоръчително е да нарежете на ситно съставките за супи и още по-добре да ги смилате на пюре. Можете да добавяте растителни масла към супи, не можете да слагате масло.
Месо и риба
Препоръчителни диетични и нискомаслени сортове месо и риба. Сред рибите такива сортове включват:
- мерлуза,
- треска,
- минтай,
- писия,
- зандер.
Рибата трябва да се яде само варена. Забранени са пържени, осолени, пушени и консервирани риби.
От месото е за предпочитане да се използват диетични сортове - пилешко, пуешко и телешко. Месото също трябва да се яде варено или под формата на котлети. Месните ястия се препоръчват да се сервират отделно, без да се смесват с ястия от други продукти.
брашнени продукти
Възможно ли е да се използват брашнени продукти с болест? Това не се препоръчва, защото такава храна може да предизвика ферментация. Бутер и богати продукти са изключени. Пшеничен хляб обаче може да се яде. Не трябва обаче да е прясна, а вчера.
Зърнени храни и зърнени храни
Какви зърнени храни могат да се консумират с болест и кои не? Най-полезната зърнена каша е овесена каша. Овесените ядки съдържат голямо количество фибри. Препоръчва се да се готви каша от него. Овесените каши имат защитен обвиващ ефект върху стените на храносмилателните органи. Можете също да готвите каша от елда, грис и оризова каша. Оризовата каша обаче е противопоказана при запек.
Най-добре е да смелите всички зърнени храни преди готвене.
Кашата от просо не се препоръчва, особено при заболявания с повишена киселинност.
Зеленчуци
Не всички зеленчуци са добре дошли в случай на заболяване. На първо място, маринованите и консервираните зеленчуци трябва да бъдат изключени от менюто. Забранено е и зелето – кисело зеле или прясно. Следните зеленчуци също не се препоръчват:
- спанак,
- киселец,
- ряпа,
- лук.
Препоръчителни видове зеленчуци:
- карфиол;
- тиквички;
- картофи;
- морков;
- тиква;
- белени краставици.
Повечето зеленчуци трябва да бъдат пюрирани или сварени. Изключение правят тиквичките и тиквата, те могат да се консумират сурови. Други сурови зеленчуци могат да се консумират само по време на ремисия.
От пикантни билки копърът може да се яде в малки количества. Ситно нарязан копър е най-добре да се добави към супи.
Доматите също могат да се консумират умерено (не повече от 100 г на ден), но трябва да се избират некисели сортове.
Плодове
Плодовете са неизчерпаем източник на естествени витамини и антиоксиданти. Въпреки че не всички плодове се препоръчват за заболяване, все пак тази категория продукти не трябва да се изоставя напълно.
В случай на заболяване се допуска:
- ябълки,
- банани,
- круши,
- дини,
- пъпеши,
- малина,
- череши.
Въпреки това, всеки вид плодове има свои собствени нюанси. Ябълките се препоръчват да се консумират в печена форма, без кора и костилки, като това трябва да са плодове от некисели сортове. Бананите, избрани за храна, не трябва да са нито презрели, нито недоузрели. Въпреки това, когато ги използвате, трябва да спазвате умереност и да ядете не повече от плод на ден. Пъпешите и дините се консумират най-добре от края на август, тъй като може да са с високо съдържание на нитрати по-рано. Малините трябва да се консумират сурови. Можете също да готвите желе, компоти и плодови напитки от горски плодове.
Плодове с големи количества киселини, като цитрусови плодове, трябва да се избягват. Тази препоръка обаче е валидна само за заболяване с висока киселинност. Също така не се препоръчва да се увличате с грозде, тъй като тези плодове могат да причинят ферментация. Освен това всички горски плодове и плодове трябва да се ядат отделно от първото и второто ястие.
Млечни продукти
Наложени са и редица ограничения за употребата на млечни продукти. На първо място, трябва да внимавате да пиете пълномаслено мляко, тъй като то се усвоява лошо. Най-полезно е козето мляко. Изварата е по-добре да се яде не прясно, а под формата на гювечи и кнедли. При хиперациден тип на заболяването кефирът и други ферментирали млечни продукти са противопоказани.
Питиетата
Напитките не трябва да са горещи и в същото време да не са ледено студени. Препоръчват се не много кисели и не много сладки зеленчукови и плодови сокове, билкови чайове, бульон от шипка. Забранени са силни алкохолни напитки, газирани напитки (с изключение на не твърде минерализирана минерална вода), кола, бира, квас.
Характеристики на диетата при острата форма на заболяването
Ако настъпи обостряне на заболяването, тогава би било разумно за този период напълно да се изключи всяко хранене на пациента и да се даде почивка на храносмилателната му система. В случай, че острата форма на заболяването е причинена от отравяне или прием на определени лекарства, първо трябва да промиете стомашно-чревния тракт и да предизвикате повръщане.
През първия ден е показано пиенето на топли течности и чай. На следващия ден, ако състоянието на пациента се подобри, той може постепенно да започне процеса на хранене с течна храна. Първо се препоръчва използването на течни супи от мляко и зърнени храни, месни и рибни пюрета. Разрешено е също:
- слаб чай,
- отвари,
- желе,
- пчелен мед.
В случай на обостряне е необходимо да се изключат от диетата:
- пресни зеленчуци и плодове,
- месни бульони,
- млечни продукти,
- газирани напитки,
- кафе,
- сладкарски изделия,
- всякакви хлебни изделия
- сирене.
Всички ястия трябва да се приготвят на пара и да се сервират леко топли. Калоричното съдържание на диетата не трябва да надвишава 2000 kcal.
Характеристики на храненето под формата на заболяване с ниска киселинност
При хранене на пациенти с този вид заболяване трябва да се вземат предвид неговите особености. Ако стомашният сок има ниска киселинност, това означава, че храната не се разгражда достатъчно добре. Следователно тялото получава по-малко от храната всички необходими компоненти - протеини, мазнини и въглехидрати, витамини. Повишено натоварване на червата. Храненето при заболяване с ниска киселинност трябва да вземе предвид този фактор. Ястията трябва да бъдат лесно смилаеми и да съдържат минимум компоненти, които дразнят червата.
Задачата на диетата е да стимулира максимално секрецията на храносмилателни ензими и стомашен сок. За разлика от диетата при заболяване с висока киселинност, в този случай е допустимо в менюто да се включват кисели млечни продукти, кисели плодове и зеленчуци. Пържените храни също са разрешени ограничено, но само извън периодите на обостряне. Калоричното съдържание на диетата трябва да бъде 2500-3000 kcal. Предпочитание се дава на полутечни и пюрирани ястия.
Храненето при тази форма на заболяването предполага забрана на мазни меса (свинско), домашни птици (патица, гъска), риба (сьомга) и сладкиши. Също така не яжте зеленчуци и плодове, които предизвикват ферментация – зеле, лук, чесън, бобови растения, грозде.
Диета за гастрит с висока киселинност
Храненето с този тип диета има по-голям брой ограничения в сравнение с диета с форма на заболяването с ниска киселинност. От менюто трябва да се премахнат всички видове храни, които стимулират допълнителното образуване на киселина в стомашния сок, както и киселите плодове и зеленчуци, като цитрусови и горски плодове. Освен това се изключват пържени, солени, пикантни, пушени храни. В същото време се допускат хлебни изделия. Позволени са и млечни продукти, но млечните продукти трябва да се избягват. Месото не трябва да се изключва от диетата, но е най-добре да се ядат нискомаслени сортове.
Храната се приема на малки порции. В противен случай препоръките са подобни - необходимо е ястията да се сервират леко затоплени, не прекалено горещи или студени, най-добре са варени, задушени или печени. Дневното съдържание на калории в диетата е приблизително 2200-2500 kcal.
Забранени и разрешени разновидности на продукти за заболяване с ниска киселинност
| продукти | Позволен | Забранен |
|---|---|---|
| Хлебни изделия | Крекери, сушен хляб, питка | Пресни и квасни сладкиши, бутерчета, мъфини |
| зърнени храни | Ориз, овесена каша, елда | Просо, ечемичен шрот |
| Супи | Зеленчукова, рибена чорба | Окрошка, кисела зелева чорба и борш, туршия, супи с просо или доматен сок |
| Зеленчуци | Всички, с изключение на забранените, варени или печени | Краставици, репички, лук, сладки чушки, чесън, всякакви мариновани зеленчуци |
| гъби | Не | Всичко под всякаква форма |
| Яйца | Под формата на омлет или рохко сварено | твърдо сварено |
| Плодове, горски плодове и сушени плодове | Всички освен забранени, обелени, узрели, пресни или печени | Смокини, сини сливи, всички неузрели плодове, плодове без костилка |
| Питиетата | Слабо сварени билкови чайове, некисели сокове, плодови напитки | Квас, гроздов сок и сок от червена боровинка |
Забранени и разрешени видове продукти за заболяване с висока киселинност
| продукти | Позволен | Забранен |
|---|---|---|
| Хлебни изделия | Сухари, сушен хляб | Пресни и квасни сладкиши, бутерчета, мъфини, продукти от ръжено тесто |
| зърнени храни | Ориз, елда, овесени ядки, грис | Просо, царевица, ечемик, ечемичен шрот |
| Зеленчуци | Тиква, моркови, грах, тиквички, карфиол | Зеле, спанак, лук, чесън, люта чушка, всички мариновани зеленчуци |
| Месо | Телешко, пуешко, постно пилешко | Мазни меса, печено или пържено месо, свинско месо |
| гъби | Не | Всичко под всякаква форма |
| Риба | Сортове с ниско съдържание на мазнини (зандер, мерлуза, треска) | Мазни сортове (сьомга), осолена риба |
| Плодове | Некисели сортове | Кисели сортове, всички цитрусови плодове, сушени плодове |
| десерти | Желе, мармалад, маршмелоу | Шоколадов сладолед |
| Млечни продукти | Извара, нискомаслено сирене, мляко | Кисела извара, тлъсто сирене, кефир, заквасена сметана |
Меню за гастрит
По-долу е дадена примерна диета за седмица на заболяване. В зависимост от вида и тежестта на заболяването могат да се направят промени в него.
понеделник
| хранене | Съдове |
|---|---|
| Закуска | рохко сварено яйце, сушен хляб, отвара от овесени ядки, ябълка и шипка |
| Обяд | компот от сушени плодове (1 чаша), бисквити |
| Вечеря | супа от елда, тиквено пюре, пилешки зрази, чай с мляко |
| следобеден чай | чаша нискомаслено мляко, подсирено мляко или кефир, препечен хляб (не пържен хляб) |
| Вечеря | фиде със задушени телешки пържоли, зеленчукова салата със заквасена сметана |
| Преди лягане | чаша нискомаслена ряженка |
вторник
| хранене | Съдове |
|---|---|
| Закуска | каша от елда, млечно суфле, чай |
| Обяд | сладка овесена каша (1 чаша) |
| оризов обяд | спагети супа с телешко зрази, грах с варени моркови, какао с мляко |
| следобеден чай | ферментирала млечна извара |
| Вечеря | зеленчукова гювеч, кюфтета на пара, медена билкова отвара |
| Преди лягане | плодово желе (стъкло) |
сряда
| хранене | Съдове |
|---|---|
| Закуска | кисело млечна извара и мед, препечен хляб, компот от сушени плодове |
| Обяд | чаша нискомаслен кефир или мляко |
| Вечеря | картофено пюре, зеленчукови и пуешки гювеч, компот от сушени плодове |
| следобеден чай | млечно суфле с плодове |
| Вечеря | оризова каша, варено телешко, варени моркови със зелен грах, чай с мляко |
| Преди лягане | какао с мляко, бисквитки с овесени ядки (не повече от 2 броя) |
четвъртък
| хранене | Съдове |
|---|---|
| Закуска | овесена каша, варена нискомаслена риба, чай с мляко |
| Обяд | кисел с мляко |
| Вечеря | зеленчукова супа с пилешко, картофено пюре и моркови, задушен котлет, какао с мляко |
| следобеден чай | ферментирала млечна извара |
| Вечеря | кюфте, варен грах, препечен хляб, компот от сушени плодове |
| Преди лягане | чаша нискомаслен кефир или мляко |
петък
| хранене | Съдове |
|---|---|
| Закуска | рохко сварено яйце, сушен хляб, овесени ядки, какао с мляко |
| Обяд | овесени ядки (стъкло) |
| Вечеря | грахова супа, нискомаслена риба на пара, печена тиква |
| следобеден чай | кисел с мляко |
| Вечеря | зеленчукова гювеч, постна риба на пара, бульон от шипки |
| Преди лягане | нискомаслен кефир (стъкло), бисквитки с овесени ядки (2 бр. ) |
събота
| хранене | Съдове |
|---|---|
| Закуска | ябълки, запечени с извара и стафиди, препечен хляб, некисел сок |
| Обяд | чаша нискомаслен кефир или мляко |
| Вечеря | зеленчукова супа с пилешко, картофено пюре и моркови, задушен котлет, какао с мляко |
| следобеден чай | кисела млечна извара и мед |
| Вечеря | фиде, варено пиле, печена тиква, какао с мляко |
| Преди лягане | плодово желе (стъкло) |
неделя
| хранене | Съдове |
|---|---|
| Закуска | каша от елда с мляко, млечно суфле, чай |
| Обяд | печени плодове, нискомаслено мляко (стъкло) |
| Вечеря | крем супа с карфиол, зрази, варен ориз, какао с мляко |
| следобеден чай | зеленчукова гювеч, чай |
| Вечеря | задушена нискомаслена риба, варени моркови и зелен грах, зеленчукова салата със заквасена сметана, бульон от шипки |
| Преди лягане | чаша нискомаслен кефир |




















